
Anoressia (uno dei disturbi alimentari più diffusi)
Il trattamento ambulatoriale dei disturbi dell’alimentazione è indicato per tutti i pazienti affetti da un disturbo dell’alimentazione (anoressia nervosa, bulimia nervosa, disturbo da alimentazione incontrollata e altri disturbi della nutrizione e dell’alimentazione specificati) che non presentino una condizione di instabilità medica che richieda un ricovero urgente. Il programma terapeutico ha le seguenti caratteristiche distintive: si basa sulla Teoria Cognitivo-Comportamentale, una delle teorie più accreditate nel campo dei disturbi dell’alimentazione; è transdiagnostico, essendo stato studiato e strutturato per essere applicato, con minime modifiche, a tutti i disturbi dell’alimentazione; è individualizzato per ogni paziente sulla base della formulazione personalizzata effettuata all’inizio del programma.
Programma Terapeutico
Il trattamento dei disturbi dell’alimentazione (anoressia nervosa, bulimia nervosa, disturbo da alimentazione incontrollata e altri disturbi della nutrizione e dell’alimentazione specificati) si basa sulla terapia cognitivo-comportamentale o CBT sviluppata presso l’Università di Oxford dal Prof. Fairburn e collaboratori.
Questa terapia è considerata dalle linee guida internazionali il trattamento leader basato sull’evidenza per la cura dei disturbi dell’alimentazione. I dati evidenziano che circa i due terzi dei pazienti che completano il trattamento hanno un esito eccellente.
Il trattamento è indicato per le persone affette da disturbi dell’alimentazione che presentano condizioni cliniche che non controindicano il trattamento ambulatoriale.
Obiettivi del trattamento
Il trattamento si focalizza sul presente e sul futuro, indirizzandosi alle origini del problema solo se necessario. Il trattamento è personalizzato (“cucito su misura”) e ha l’obiettivo di aiutare il paziente a sviluppare una valutazione di sé meno dipendente dal peso e dalla forma del corpo (vedi figura 1), interrompendo i principali meccanismi che operano nel mantenere il disturbo dell’alimentazione (vedi figura 2).
Organizzazione del Trattamento
Il trattamento è basato su colloqui individuali.
Nello specifico, esso comporta 20 sedute in 20 settimane (se il paziente NON è sottopeso) o 40 sedute in 40 settimane (se è sottopeso). Ogni incontro dura 45-50 minuti.
Tre di questi incontri sono effettuati anche con i genitori (o comunque con altre figure significative) se il paziente lo acconsente; gli incontri con i genitori sono 6 nel caso in cui il paziente sia minorenne.
Risultati ottenuti dal trattamento
Il trattamento, valutato nella bulimia nervosa e negli altri disturbi della nutrizione e dell’alimentazione specificati non sottopeso, determina un tasso di remissione in chi completa il trattamento del 60-70% (Fairburn et al., 2009). Due recenti studi sull’anoressia nervosa, uno sugli adolescenti (Dalle Grave et al., 2012) e uno sugli adulti (Fairburn et al., 2012), hanno evidenziato che nei due terzi dei pazienti che completano il trattamento si verifica una risposta sostanziale e ben mantenuta a 60 settimane di follow-up.
Approfondimento
I disturbi del comportamento alimentare riconoscono un incremento sempre più evidente nel mondo occidentale. L’anoressia e la bulimia hanno subito, in questi ultimi anni, un drammatico aumento anche nel nostro Paese. Sono patologie caratterizzate da un’alterazione del rapporto che una persona ha con il cibo e con il proprio corpo; insorgono prevalentemente nel corso dell’adolescenza e sono diffusi soprattutto nel sesso femminile; sono riconoscibili per la presenza di particolari comportamenti che sono collegati a questa alterazione. I più comuni sono: il rifiuto del cibo ed il digiuno, le abbuffate (ossia l’ingestione di una grande quantità di cibo in un tempo piuttosto breve), il vomito, l’uso improprio di lassativi e diuretici, l’intensa attività fisica allo scopo di dimagrire.
Definizione dei disturbi della nutrizione e dell’alimentazione
Sono caratterizzati da persistenti disturbi e comportamenti collegati all’alimentazione che determinano un alterato consumo o assorbimento di cibo e che danneggiano significativamente la salute fisica o il funzionamento psicosociale.
Categorie diagnostiche
Le categorie diagnostiche incluse nel DSM-5 che riguardano soprattutto l’adolescenza e l’età adulta sono le seguenti:
-
Anoressia nervosa
-
Bulimia nervosa
-
Disturbo da alimentazione incontrollata
-
Altri disturbi della nutrizione e dell’alimentazione specificati
ANORESSIA NERVOSA
I criteri diagnostici dell’Anoressia Nervosa sono i seguenti:
-
Restrizione dell’apporto energetico rispetto al necessario, che conduce ad un peso corporeo significativamente basso tenendo conto dell’età, del sesso, della traiettoria evolutiva e dello stato di salute fisica. Per peso significativamente basso s’intende un peso che è inferiore al minimo normale o, per i bambini e gli adolescenti, inferiore a quello minimo atteso.
-
Intensa paura di acquistare peso o di diventare grasso, o comportamento persistente che interferisce con l’aumento di peso, anche in presenza di un peso significativamente basso.
-
Alterazione del modo in cui il soggetto vive il proprio peso e la forma del proprio corpo, eccessiva influenza del peso e della forma del corpo sui livelli di autostima o persistente rifiuto di ammettere la gravità dell’attuale condizione di sottopeso.
Tipo restrittivo: durante gli ultimi tre mesi, l’individuo non ha avuto ricorrenti abbuffate o condotte purgative (cioè vomito autoindotto o uso improprio di lassativi, diuretici o enteroclismi). Questo sottotipo descrive quei casi in cui la perdita di peso è ottenuta primariamente attraverso la dieta, il digiuno e/o l’esercizio fisico eccessivo.
Tipo con crisi bulimiche/condotte di eliminazione: durante gli ultimi tre mesi, l’individuo ha avuto ricorrenti abbuffate o condotte purgative (cioè vomito autoindotto o uso improprio di lassativi, diuretici o enteroclismi).
BULIMIA NERVOSA
I criteri diagnostici della Bulimia Nervosa sono i seguenti:
-
Ricorrenti abbuffate. Un’abbuffata è caratterizzata da entrambi gli aspetti seguenti:
1.Mangiare, in un periodo definito di tempo (per es., un periodo di due ore) una quantità di cibo significativamente maggiore di quella che la maggior parte delle persone mangerebbe nello stesso tempo e in circostanze simili.
2.Sensazione di perdere il controllo durante l’episodio (per es., sensazione di non riuscire a smettere di mangiare o di non controllare cosa o quanto si sta mangiando).
-
Ricorrenti e inappropriate condotte compensatorie per prevenire l’aumento di peso, come vomito autoindotto, uso improprio di lassativi, diuretici o altri farmaci, digiuno o esercizio fisico eccessivo.
-
Le abbuffate e le condotte compensatorie inappropriate si verificano entrambe in media almeno una volta alla settimana per tre mesi.
-
I livelli di autostima sono indebitamente influenzati dalla forma e dal peso del corpo.
-
Il disturbo non si manifesta esclusivamente nel corso di episodi di anoressia nervosa.
DISTURBO DA ALIMENTAZIONE INCONTROLLATA
I criteri diagnostici del disturbo da alimentazione incontrollata sono i seguenti:
-
Ricorrenti abbuffate. Un’abbuffata è caratterizzata da entrambi gli aspetti seguenti:
Mangiare, in un periodo definito di tempo (per es., un periodo di due ore) una quantità di cibo significativamente maggiore di quella che la maggior parte delle persone mangerebbe nello stesso tempo e in circostanze simili.
Sensazione di perdere il controllo durante l’episodio (per es., sensazione di non riuscire a smettere di mangiare o di non controllare cosa o quanto si sta mangiando).
-
Le abbuffate sono associate con tre (o più) dei seguenti aspetti:
1.Mangiare molto più rapidamente del normale.
2.Mangiare fino a sentirsi spiacevolmente pieno.
3.Mangiare grandi quantità di cibo quando non ci si sente fisicamente affamati.
4.Mangiare da solo, perché ci si sente imbarazzati dalla quantità di cibo che si sta mangiando.
5.Sentirsi disgustato di sé stesso, depresso o assai in colpa dopo l’abbuffata.
-
E’ presente un marcato disagio in rapporto alle abbuffate.
-
Le abbuffate si verificano, in media, almeno una volta alla settimana per tre mesi.
-
Le abbuffate non sono associate con l’attuazione ricorrente di condotte compensatorie inappropriate come nella bulimia nervosa e non si verificano esclusivamente durante il decorso della bulimia nervosa o dell’anoressia nervosa.
ALTRI DISTURBI DELLA NUTRIZIONE E DELL’ALIMENTAZIONE SPECIFICATI
Questa categoria comprende i disturbi della nutrizione e dell’alimentazione i cui sintomi causano un danno nel funzionamento sociale, occupazionale o in altre importanti aree della vita, ma che non soddisfano pienamente i criteri diagnostici dei disturbi sopracitati. In questi casi, la diagnosi “Altri disturbi della nutrizione e dell’alimentazione specificati” sarà seguita dalla precisazione delle caratteristiche del disturbo (per es., “bulimia nervosa di bassa frequenza”):
-
Anoressia nervosa atipica: sono soddisfatti tutti i criteri per l’anoressia nervosa, eccetto che, nonostante la perdita di peso significativa, il peso dell’individuo è all’interno o al di sopra dell’intervallo normale.
-
Bulimia nervosa (di bassa frequenza e/o durata limitata): sono soddisfatti tutti i criteri per la bulimia nervosa, eccetto che le abbuffate e i comportamenti compensatori inappropriati si verificano, in media, meno di una volta la settimana e/o per meno di tre mesi.
-
Disturbo da alimentazione incontrollata (di bassa frequenza e/o durata limitata): sono soddisfatti tutti i criteri per il disturbo da alimentazione incontrollata, eccetto che le abbuffate si verificano, in media, meno di una volta la settimana e/o per meno di tre mesi.
-
Disturbo purgativo: comportamenti ricorrenti purgativi per influenzare il peso e la forma del corpo (per es., vomito autoindotto, uso improprio di lassativi, diuretici o enteroclismi o altri farmaci) in assenza di abbuffate.
-
Sindrome da alimentazione notturna: ricorrenti episodi di alimentazione notturna, come manifestato dal mangiare dopo essersi svegliati dal sonno o da eccessivo consumo di cibo dopo il pasto serale. C’è la consapevolezza e il ricordo di quello che si è mangiato. L’alimentazione notturna non è meglio spiegata da influenze esterne come cambiamenti del ciclo individuale sonno-veglia o da norme sociali locali. L’alimentazione notturna causa disagio significativo e/o danneggiamento del funzionamento. La modalità disturbata dell’alimentazione non è meglio spiegata dal disturbo da alimentazione incontrollata o da altro disturbo mentale, incluso l’abuso di sostanze e non è attribuibile a un altro disturbo medico o all’effetto di un farmaco.
La frequenza di questi disturbi nella popolazione femminile giovane è di circa lo 0,3-0,5% (un caso ogni 200-300 persone) per l’anoressia nervosa e dell’1-2% (un caso ogni 50-100 persone) per la bulimia nervosa. Tuttavia quasi il 10% delle ragazze nell’età considerata a rischio, cioè tra i 15 e i 25 anni, ha un disturbo alimentare “subclinico” o “parziale”, cioè di gravità inferiore alla anoressia o alla bulimia.
Molti studiosi hanno cercato di stabilire quali siano i motivi dell’aumento di frequenza di queste patologie, concludendo che probabilmente gli aspetti socio-culturali giocano un ruolo importante: i disturbi alimentari sembrano essere molto più frequenti nelle culture occidentali più sviluppate e industrializzate. Inoltre, quando soggetti provenienti da culture non occidentali si trovano a vivere, per diversi motivi (studio, immigrazione), in una società occidentale, il rischio di sviluppare un disturbo alimentare sembra essere ancora più alto rispetto ai soggetti che ci hanno sempre vissuto: questo fatto porta a pensare che l’adozione di uno stile di vita tipico di una società sviluppata e industrializzata abbia una grossa influenza sull’incidenza di questi disturbi.
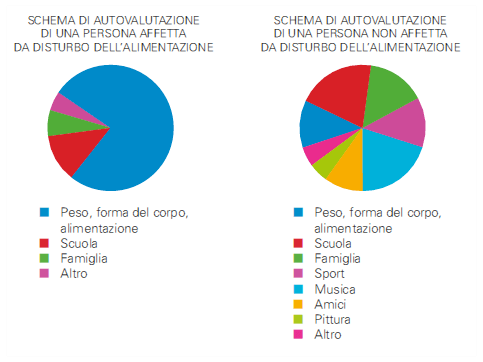
La valutazione di sé basata in modo esclusivo o predominante sul peso, le forme corporee e il controllo dell’alimentazione è considerata la psicopatologia centrale sia dell’anoressia nervosa sia della bulimia nervosa.
La caratteristica più tipica dell’anoressia nervosa è la severa perdita di peso ed il raggiungimento di un peso corporeo molto basso, che può determinare significativi rischi per la salute. La perdita di peso è principalmente dovuta alla dieta ferrea e fortemente ipocalorica adottata da queste persone. Molti pazienti per perdere peso eseguono un’attività fisica strenua ed eccessiva portata avanti per molte ore al giorno. Alcuni per dimagrire si auto-inducono il vomito od usano altre forme non salutari di controllo del peso, come ad esempio l’uso improprio di lassativi o di diuretici. Altri perdono il controllo dell’alimentazione e vanno incontro a delle abbuffate. Sintomi comuni, che peggiorano con la perdita di peso e spesso scompaiono con la normalizzazione ponderale, sono la depressione, il deficit di concentrazione, la perdita dell’interesse sessuale, l’ossessività e l’isolamento sociale.
Nella bulimia nervosa i tentativi di perdita di peso sono interrotti da frequenti episodi di abbuffate e ciò spiega perché il loro peso rimanga generalmente nella norma o lievemente al di sopra o al di sotto della norma. Nella maggior parte dei casi le abbuffate sono seguite da comportamenti eliminativi, come ad esempio il vomito autoindotto, l’uso improprio di lassativi o di diuretici, ma un sottogruppo compensa le abbuffate con comportamenti non eliminativi, come ad esempio il digiuno o l’esercizio fisico eccessivo. Nei casi tipici sono spesso presenti sintomi di depressione ed ansia e, come nell’anoressia nervosa, un sottogruppo di pazienti abusa di sostanze ed ha comportamenti autolesionistici.
Le complicazioni mediche osservate nell’anoressia nervosa sono per la maggior parte secondarie all’uso di comportamenti non salutari di controllo del peso e al basso peso ed includono gravi complicanze elettrolitiche, cardiache, cardiovascolari, ematologiche, metaboliche, renali ed endocrine.
Le complicanze fisiche osservate nella bulimia nervosa sono in genere di minore entità; se però il vomito autoindotto o l’abuso di lassativi o diuretici sono molto frequenti si possono verificare gravi alterazioni elettrolitiche ed importanti complicanze cardiache (aritmie) e renali. Nei soggetti che vomitano spesso ci possono essere, inoltre, erosioni dentali.
L’osteopenia e l’osteoporosi, comuni nei casi di anoressia nervosa che durano da molto tempo, richiedono un’attenzione particolare perché si associano ad un elevato rischio di fratture.
In alcuni casi di anoressia nervosa il disturbo si autolimita e richiede un breve intervento (soprattutto nei più giovani con una malattia di breve durata). In altri casi il disturbo diventa stabile e richiede un trattamento intensivo. Nel 10-20% dei soggetti il disturbo è intrattabile e diventa cronico. Le abbuffate si sviluppano frequentemente e in circa la metà dei casi c’è un passaggio verso la bulimia nervosa. La mortalità è del 5,6% per decade ed è generalmente dovuta alle complicanze della denutrizione o al suicidio.
La bulimia nervosa ha un esordio un po’ più tardivo rispetto all’anoressia nervosa e in ¼ dei casi inizia come anoressia nervosa. Il disturbo è autoperpetuante e, mediamente, i pazienti ricevono la prima cura cinque anni dopo l’esordio.
Il programma terapeutico si basa sulla Teoria Cognitivo Comportamentale (una delle teorie più accreditate nel campo dei disturbi dell’alimentazione) ed è transdiagnostico, essendo stato studiato e strutturato per essere applicato, con minime modifiche, a tutti i disturbi dell’alimentazione (anoressia nervosa, bulimia nervosa, disturbo da alimentazione incontrollata e altri disturbi della nutrizione e dell’alimentazione specificati).
E’ stato necessario sviluppare una nuova Teoria Cognitivo Comportamentale Transdiagnostica, perché i disturbi dell’alimentazione hanno alcune caratteristiche cliniche comuni e vi è un movimento temporale dei pazienti da un disturbo all’altro (es. una persona può passare dall’anoressia nervosa alla bulimia nervosa o ad un altro disturbo dell’alimentazione specificato e viceversa). Gli studi che hanno valutato l’evoluzione dei disturbi dell’alimentazione nel tempo, hanno evidenziato che nei pazienti che non guariscono dall’anoressia nervosa, il passaggio alla bulimia nervosa è frequente con il risultato che circa un quarto dei pazienti con bulimia nervosa ha una storia pregressa di anoressia nervosa.
Teoria Cognitivo Comportamentale significa che vengono analizzati principalmente i pensieri (cognitivo) e i comportamenti (comportamentale) implicati nello sviluppo e nel mantenimento dei disturbi dell’alimentazione.
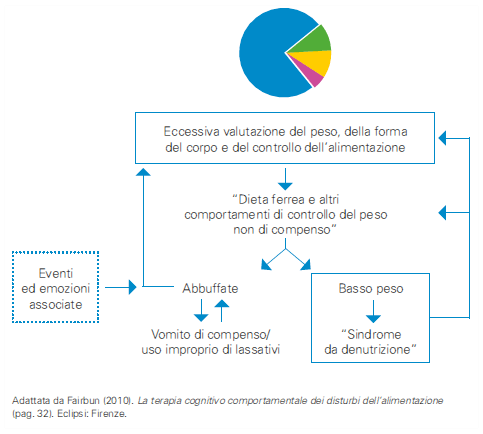
La teoria sostiene che la caratteristica centrale e specifica dei disturbi dell’alimentazione sia un sistema disfunzionale di valutazione del valore personale. Mentre le persone in genere si valutano in base alla percezione delle loro prestazioni in una varietà di domini della loro vita (es. relazioni interpersonali, scuola, lavoro, sport, abilità intellettuali, abilità genitoriali, ecc.) quelle affette da disturbi dell’alimentazione si valutano in modo esclusivo o predominante in base al controllo che riescono ad esercitare sull’alimentazione o sul peso o sulle forme corporee (spesso su tutte e tre le caratteristiche). Lo schema di autovalutazione disfunzionale è di primaria importanza nel mantenimento dei disturbi dell’alimentazione; la maggior parte delle altre caratteristiche cliniche deriva, infatti, direttamente da questa psicopatologia nucleare. Ad esempio, le preoccupazioni per l’alimentazione, il peso e le forme del corpo, i comportamenti di controllo del peso non salutari (dieta ferrea, esercizio fisico eccessivo, vomito autoindotto, uso improprio di lassativi o di diuretici), i comportamenti di controllo dell’alimentazione e del corpo (body checking), gli evitamenti dell’esposizione del corpo, si possono verificare solo se una persona crede che il controllo dell’alimentazione, del peso e delle forme del corpo siano di estrema importanza per giudicare il suo valore. L’unico comportamento non strettamente legato allo schema di autovalutazione disfunzionale è l’abbuffata. Presente in un sottogruppo di pazienti sembra essere la conseguenza del tentativo di restringere l’alimentazione o, in taluni casi, di modulare emozioni negative o positive.
Negli ultimi anni il trattamento dei disturbi dell’alimentazione è notevolmente migliorato e numerose terapie sono state testate e confrontate. I risultati ottenuti hanno messo in evidenza che la Terapia Cognitivo Comportamentale per la Bulimia Nervosa (CBT-BN) è il trattamento più efficace per gli adulti affetti da questo disturbo.
Recentemente è stata sviluppata presso l’Università di Oxford una forma di CBT “migliorata” chiamata CBT-E (E = Enhanced, trad. migliorata). Il trattamento è basato sulla teoria transdiagnostica (vedi sopra) ed è stato chiamato migliorato, perchè introduce strategie più potenti per affrontare l’eccessiva valutazione del peso e della forma del corpo e perchè è stato ideato per curare tutti i disturbi dell’alimentazione.

